着床前検査を受けるまでの流れ
-
着床前胚染色体異数性検査(PGT-A)を希望または相談する場合のお問い合わせは、遺伝カウンセリング担当者まで
(簡単な説明と説明書・動画のQRコードのご案内・チェックシート・同意書をお渡しします。) -
日本産婦人科学会のサイト
より下記の動画2本をご自宅にて視聴し、理解度をチェックシートにご記入ください。
□動画1「不妊症および不育症を対象とした着床前遺伝学的検査(PGT-A・SR)」について
□動画2「PGT-Aの検査対象をなぜ限定しているのか」 - 遺伝カウンセリング担当医師によるPGT-Aの説明(希望の方のみ)
- PGT-A同意書、ARTの同意書、チェックシート提出
- 体外受精または 顕微授精、PGT-Aへ
※1~5までの流れに約1~2ヶ月ほどのお時間がかかります。
着床前検査(PGT:preimplantation genetic testing)について
着床前遺伝学的検査PGTは 受精卵の段階で染色体や遺伝子の検査を行う ことです。
着床の不成功や流産の多くは染色体単位での数の過不足、または染色体の部分的な過不足が原因です。
PGT-A を実施することにより、染色体の数の異常をより早い時期、すなわち子宮に移植する前の段階で見つけることで、妊娠率が高く、流産率が低い胚を選択できる可能性があります。 移植を推奨できる胚が得られた場合には、着床率や妊娠継続率、ひいては出産率の向上が期待できます。
PGT-A(着床前胚染色体異数性検査)
初期流産の70-80%は受精卵の染色体の異数性が原因であることが分かってきました。PGT-Aにて受精卵の染色体が正常かを検査することで、流産率の低下、出産率の向上などART治療成績の改善が期待されます。
PGT-A(着床前胚染色体異数性検査)は、体外受精と胚移植を行っても着床しなかったり、流産してしまったりで、赤ちゃんの誕生につながらない状態が 2 回以上続いた不妊症のカップルや、流産の経験が 2
回以上ある不育症のカップルを対象としていまいましたが、2025年9月8日付で日本産科婦人科学会よりPGT-Aに関する細則の改定が発表され、検査の対象に【女性が高年齢の不妊症の夫婦(女性年齢が35歳以上を目安とする)】(下記 3)が追加されました。
日本産科婦人科学会
『不妊症および不育症を対象とした着床前胚染色体異数性検査(PGT-A)に関する細則』
【1】検査の対象 着床前胚染色体異数性検査(preimplantation genetic testing for aneuploidy:PGT-A)(以下本法)の対象は、以下の1), 2), 3)のいずれかに該当する夫婦とする。
1)反復する体外受精胚移植の不成功の既往を有する不妊症の夫婦。
2)反復する流死産の既往を有する不育症の夫婦。
ただし、1)と2)について夫婦のいずれかに染色体構造異常(均衡型染色体転座など)が確認されている場合を除く。
3)女性が高年齢の不妊症の夫婦
現時点(2025年9月の時点)では、女性年齢は35歳以上を目安とする。
PGT-SR(着床前胚染色体構造異常検査)
PGT-SRは、染色体の構造異常を調べる検査です。流産率の低下、出産率の向上などART治療成績の改善が期待されます。
PGT-SR(着床前胚染色体構造異常検査)は、男女のどちらかに染色体の構造異常があるとわかっていて、それが不育症の原因となっている、もしくはそれが原因となって今後、流産をしてしまう可能性のあるカップルを対象としています。
Medi Seq (メディ・シーク)- 胚培養液中Cell Free DNA解析-
最新の研究により、胚から培養液にDNAが出てきていることが明らかになりました。そのDNA を培養液と共に回収し、専門施設にてCell Free DNA解析を行います。
不育症検査
不育症の原因は様々ありますが、原因不明であることが多いとされています。大半のケースは胎児の染色体異常が起こり、偶然が重なったことで起こっていると考えられています。しかし胎児の染色体異常以外の要因として、子宮やホルモン異常、免疫や凝固の異常など以下のような様々な原因も報告されています。
避けられる流産を経験しないためにも、スクリーニング検査にて治療、カウンセリングを行います。検査は個別に必要と思われる場合に行います。
不育症基本検査
| 原因 | 検査項目 |
|---|---|
|
抗リン脂質抗体
膠原病や抗リン脂質抗体症候群などの自己免疫異常があると全身の血流が固まりやすくなり、血栓が生じることで、胎盤の発育障害を起こすことで流早産、死産の原因になります。 |
抗核抗体※
ループス・アンチコアグラント(LAC)※ 抗カルジオリピンβ2GP1抗体※ 抗カルジオリピンIgG抗体 抗カルジオリピンIgM抗体 抗PE抗体IgG 抗PE抗体IgM |
|
血液凝固
血液凝固機能異常があると血栓形成のリスクがあり、流早産の原因になります。 |
トロンビン時間(PT APTT フィブリノーゲン)※
第12因子 アンチトロンビンIII プロテインC活性 プロテインS活性 |
2回以上の流産、死産を繰り返した場合、また妊娠10週以降の流産を来した場合に、以下の項目は保険適用となります。
- 抗核抗体※
- ループス・アンチコアグラント(LAC)※
- 抗カルジオリピンβ2GP1抗体※
- トロンビン時間(PT APTT フィブリノーゲン)※
| 基本検査(保険分) | 約3,000円 | 基本検査(自費分) | 約40,000円 |
|---|
上記の経過がない方の基本検査はすべて自費となります。(約50,000円)
追加検査
| 検査内容 | 検査項目 |
|---|---|
|
同種免疫
受精卵(胚)や胎児に対する子宮内での拒絶反応が強く起こり、流産の原因になります |
Th1/Th2 NK細胞 |
|
血液染色体
夫婦それぞれがもつ46本の染色体に何らかの異常があると流産を繰り返す原因になります |
染色体Gバンド |
| 血中濃度 着床環境や妊娠に重要な役割を狙っている物質(ビタミンD、銅、亜鉛)の数値が妊娠に適正か判断します |
ビタミンD
銅 亜鉛 |
精子DNA断片化指数(DFI)検査・精液中酸化還元電位(ORP)検査
DFI検査は、DNAにダメージがある精子の割合と、精子核が未熟な精子の割合を数値化して調べる検査で、ORP検査は、精液中の酸化還元電位(酸化ストレス度)を測定する検査です。 一般の精液検査では調べることができません。
酸化ストレスは、精子DNA損傷の主な原因とされており、男性不妊にも関与しています。
年齢とともに精子DNAにダメージを受けた精子は増加することが報告されています。 DFI値が高いと、受精率、妊娠率の低下、流産のリスクの上昇、子どもの異常頻度の上昇が報告されています。
【こんな方におすすめします】
- 精液検査で異常が見つからないのに妊娠に至らない
- 受精率の低さや胚の発育不良
- 流産を繰り返している
- 40歳以上の男性の方
- 精索静脈瘤がある、またはその手術を受けた男性
精子DNA損傷は、過剰に産生された活性酸素による酸化ストレスや、高温環境、喫煙などの生活習慣が一因と考えられ、損傷の割合が高い場合は、生活習慣の見直しや、サプリメントの摂取によって活性酸素を増やさない、高酸化力を高める必要があります。
※DFI検査とORP検査をセットで行うことをおすすめします(ORP検査のみの検査はできません)
PFC-FD療法
PFC-FDは、PRP(多血小板血漿)に含まれる「成長因子」のみを抽出・濃縮し凍結乾燥させたもので、体内の組織の修復・治癒などを促す因子濃縮物です。
ご自身の血液から、独自の技術で活性化させたPFC-FDを組成し活用する治療です。
子宮内注入では子宮内膜の環境が改善が期待されることを目的としています。
卵巣内注入では、卵巣機能の向上を目的としています。
PFC-FD治療は、ご自身の血液を49ml採取し、専門施設で凍結乾燥(フリーズドライ)の加工を行います。
凍結乾燥されたPFC-FDは約半年間の保管ができ、治療周期に合わせて溶解・投与を行うことができます。
妊活ドック
妊娠を考えている方、ご自身の今の健康状態を知りたい方にご案内しています。
月経中2~4日目に採血を行います。
結果説明は、後日医師が行います。
- 月経不順の方等、来院月経2~4日目の指定が難しい方につきましても採血は可能です。
- 月経日の指定が難しい方は、来院日をお電話にてご相談ください。
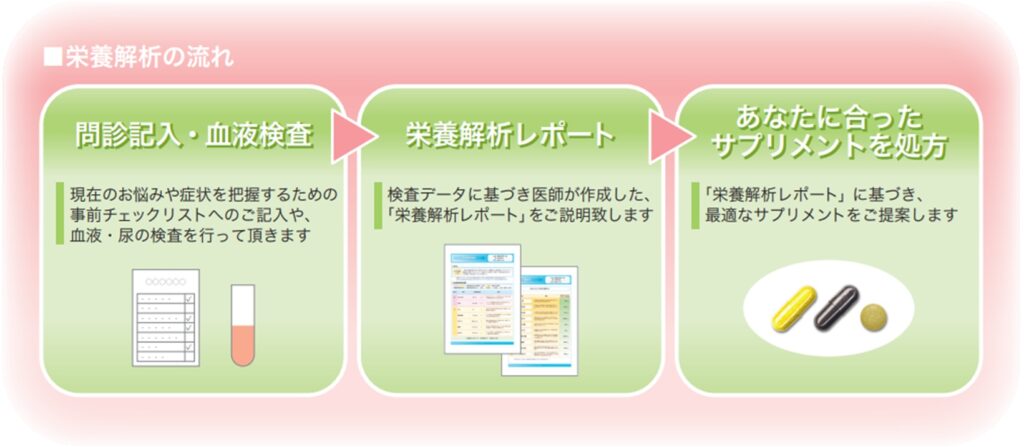
栄養解析
当院ではMSS社の栄養解析を行っています。
血液検査データをオーソモレキュラー栄養医学的に「栄養解析」することで「不足する栄養素」を見つけ出し、結果を「栄養解析レポート」として患者様にお渡ししています。また必要な栄養素を分析し、お勧めする「サプリメントレポート」も作成し、お渡しします。
65項目に及ぶ血液検査データからは、目に見えない身体の中の栄養状態を客観的に読み解くことができます。
社会的適応(ノンメディカル)による未受精卵子凍結
健康な女性でも年齢を重ねると卵子の数が減少し質も低下することから、妊娠しづらくなることが分かっています。「社会的適応(ノンメディカル)による未受精卵子凍結」とは、健康な女性が将来の妊娠・出産に備えて未受精卵子を凍結保存します。
詳細については、 社会的適応(ノンメディカル)による未受精卵子凍結の専用ページ をご覧ください。